Herpes zóster
¿Qué es el herpes?
Existen diferentes tipos de virus, todos ellos de la familia llamada “herpes virus”, que causan varios tipos de enfermedades. Por ejemplo, el virus del herpes simple (VHS) causa el herpes simple (que puede ser oral y genital); el virus Epstein-Barr causa la mononucleosis; y el virus de la varicela zóster provoca la varicela y el herpes zóster. Cada uno de estos virus son distintos uno del otro.
¿Qué es el herpes zóster o culebrilla?
Tras sufrir la varicela, el virus varicela zóster (VVZ) se aloja en los ganglios, donde permanece latente, pero, en algunos casos –generalmente después de los 60 años de edad- puede reactivarse y producir el herpes zóster, también llamado culebrilla.
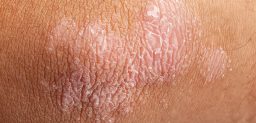
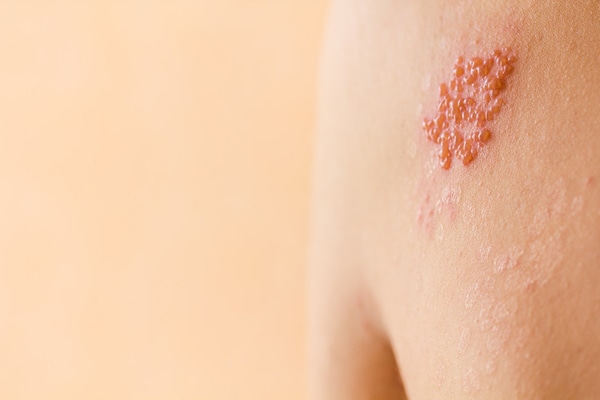
Se trata de una erupción dolorosa en la piel que, generalmente, afecta característicamente tan solo a un lado de la cara o a zonas del cuerpo como el tórax, las cervicales y la zona lumbar. En concreto, la erupción suele situarse en la misma zona donde la afectación de la varicela previa fue más intensa. Posteriormente, este sarpullido forma rápidamente ampollas, que acaban desapareciendo al cabo de una o dos semanas.
¿A quién y cuándo puede afectar el herpes zóster?
Según datos del Ministerio de Sanidad, Servicios Sociales e Igualdad, un 15% de la población experimentará un episodio de herpes zóster a lo largo de su vida. Aunque es más común en personas mayores de 60 años, cualquiera que haya padecido varicela con anterioridad corre riesgo de sufrir este problema.
¿Qué factores de riesgo existen?
Tienen más probabilidades de desarrollar herpes zóster:
- Las personas mayores: con el paso de los años, el sistema inmunológico se debilita y aumenta la dificultad del organismo para hacer frente a las infecciones. A partir de los 70 años, la incidencia del herpes zóster alcanza su punto máximo, para descender algo entre los octogenarios.
- Tener el sistema inmunológico deprimido: puede ser el caso de personas infectadas por VIH, afectadas por tumores que produzcan alteraciones del sistema inmune, así como las que se sometan a quimioterapia o radioterapia para combatir un cáncer o personas trasplantadas que sigan un tratamiento farmacológico para evitar el rechazo. También es frecuente apreciar casos entre personas con la inmunidad en buen estado pero en situaciones de debilidad o de cansancio.
¿Cuáles son los síntomas del herpes zóster?
La intensidad de los síntomas varía según la persona, y aumenta, normalmente, con la edad. En general, el herpes zóster comienza con:
- Dolor de intensidad variable (puede ser leve o tipo punzante), continuo o intermitente, picazón o cosquilleo en la zona donde aparecerá la lesión, generalmente a un lado alrededor del tórax, la cintura, el muslo o en la cara e incluso el ojo.
- Posteriormente, este síntoma se transforma en un sarpullido sobre una zona de piel enrojecida y sobre la que, rápidamente, brotan ampollas.
- Entre siete y diez días después, las lesiones se secan y se convierten en costras de color pardo-amarillento, que desaparecen progresivamente, aunque la piel puede tardar en normalizarse entre dos y cuatro semanas. A veces, las costras pueden dejar algunas cicatrices residuales.
- Otros posibles síntomas son: malestar de estómago, fiebre, dolor de cabeza, inflamación de los ganglios linfáticos y dolores musculares o cansancio.
¿Qué complicaciones puede tener el herpes zóster?
En enfermos mayores de 50 años, puede quedar un dolor residual en la zona de la lesión, conocido como neuralgia postherpética, que puede ser muy fuerte y debilitante, y es la complicación más frecuente.
Sobreinfección de las lesiones ampollosas de la piel.
Si este tipo de herpes afecta a la región del ojo o alrededor de él, puede producirse pérdida de visión, debido a diversas complicaciones oculares. Por eso, los pacientes con lesiones en esta zona deben ser remitidos inmediatamente al oftalmólogo.
La neumonía puede estar presente como complicación con cierta frecuencia en pacientes adultos.
Muy raramente, en esta afección pueden aparecer otras complicaciones: miocarditis (inflamación del miocardio), afectación del riñón, del hígado, páncreas, pérdida de audición, parálisis facial, inflamación del cerebro o (encefalitis), cerebelo y, en casos fulminantes, la muerte. Hay que señalar que en los pacientes inmunocomprometidos el riesgo de complicaciones se multiplica.
¿Puede contagiarse el herpes zóster?
Esta enfermedad no puede contagiarse de una persona a otra, aunque quien lo padece sí puede transmitir a otras el virus varicela zóster mediante el contacto directo con las secreciones de las ampollas, que contienen el virus.
Por tanto, si la persona que se infecta por primera vez entra en contacto con este virus a través de las lesiones de la piel del enfermo, desarrollará varicela en lugar de herpes zóster.
La persona no puede contagiar antes de que se formen las ampollas, ni una vez que se secan y aparecen las costras.
¿Cómo se trata?
Aunque se suele resolver por sí solo al cabo de una o dos semanas, la duración y gravedad del herpes zóster pueden ser menores si se trata con fármacos antivirales. Según el paciente, estos pueden administrarse por vía oral o intravenosa.
Según la Clínica Universidad de Navarra, este tratamiento es eficaz si se comienza en las primeras 72 horas desde el inicio de las ampollas. Además, hay que evitar la infección de las lesiones mediante la aplicación de antisépticos sobre la piel.
Para el tratamiento del dolor en la fase aguda, se elegirá el tipo de analgésicos y la dosis más adecuada en función de su intensidad. Si, una vez resueltas las lesiones, hay dolor residual posterior -neuralgia postherpética-, puede ser preciso remitir al paciente a un médico experto en el tratamiento del dolor si fracasan las terapias analgésicas iniciales y el dolor es muy intenso. A veces, son necesarios otro tipo de fármacos en estos pacientes, incluyendo algún tipo de antidepresivos, para el control del dolor.
Diez recomendaciones para combatir el herpes zóster
Las siguientes precauciones te ayudarán a prevenir el contagio o a hacer un poco más llevadera esta enfermedad, una vez contraída:
- 1. Consulta a tu médico acerca de las vacunas disponibles.
Si no has padecido la varicela, la vacuna frente a esta enfermedad puede hacer que el herpes zóster sea menos grave, aunque no hay forma de prevenirlo por completo. - 2. Toma precauciones para evitar contagiar a otros.
Para ello, mantén cubiertas las ampollas en todo momento, sigue el tratamiento correctamente y evita el contacto con recién nacidos, mujeres embarazadas, personas cuyo sistema inmunitario esté debilitado o que no se hayan vacunado contra la varicela. - 3. Mantén la zona de la lesión limpia.
Para evitar que se infecte, lava las erupciones con agua y jabón suave. - 4. Alivia el dolor.
Aplicar compresas frías y húmedas sobre las lesiones te ayudará a aliviar el dolor y el picor. Los baños en agua de avena coloidal o aplicar loción de calamina también pueden ser muy útiles. - 5. No te rasques.
Córtate bien las uñas para evitar sobreinfecciones por rascado. - 6. Cuidado con el sol.
Evita la exposición al sol hasta que las lesiones desaparezcan por completo, porque favorece la aparición de manchas oscuras en el proceso de cicatrización. - 7. Mejor, en reposo.
Si tienes fiebre, es recomendable el reposo hasta que esta desaparezca. - 8. Precaución con la ropa infectada.
Lava con agua bien caliente o tira a la basura la ropa que haya estado en contacto directo con las lesiones cutáneas, así como la ropa de cama, sábanas y toallas. - 8. Mayor precaución con niños y adolescentes.
Aunque es menos frecuente en gente joven, si sospechas que tu hijo puede estar afectado por un herpes zóster, evita administrarle ácido acetilsalicílico -aspirina-, ya que puede producirle una enfermedad inusual, pero grave, llamada Síndrome de Reye. - 9. Consulta a tu médico a la menor sospecha.
Si crees que puedes padecer herpes zóster, acude a tu médico, porque el tratamiento precoz puede disminuir la incidencia de la neuralgia postherpética u otras complicaciones más graves, especialmente si eres mayor de 50 años, estás inmunodeprimido o tienes síntomas oculares.
Fuentes
- Clínica Universitaria de Navarra (CUN). “Saber más sobre el herpes zóster”. Dr. Pedro Redondo Bellón. Ramón Yuste Ara. Especialista Departamento de Dermatología.
- Información Terapéutica del Sistema Nacional de Salud. “Tratamiento del Herpes Zoster”. Vicente D, Cilla G, Pérez-Trallero E. Inf Ter Sist Nac Salud 2003; 27: 81-89.
- Centros para el control y la prevención de enfermedades: “Prevención de la culebrilla”.
- Medline Plus Enciclopedia Médica. Institutos Nacionales de la Salud de Estados Unidos (NIH). “Culebrilla”.
- The Nemours Foundation. TeensHealth.org . “El herpes zóster”.
- García Aguado J. Varicela y herpes zóster (v.3.1/2014). Guía-ABE. Infecciones en Pediatría. Guía rápida para la selección del tratamiento antimicrobiano empírico [en línea] [actualizado el 26-ago-2014].
- Asociación Española de Pediatría (AEPED). En familia. “Varicela”.
- Manual de Terapéutica en Atención Primaria Osakidetza Servicio Central de Publicaciones del Gobierno Vasco .3ª Edición abril 2006.
- Documento de Consenso sobre Prevención del Herpes Zóster y Neuralgia Postherpética.
*Esta información en ningún momento sustituye la consulta o diagnóstico de un profesional médico o farmacéutico.