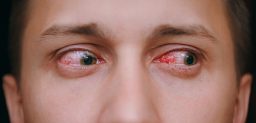
Úlcera corneal

¿Qué es una úlcera corneal?
Una úlcera corneal es una herida o una erosión en la córnea del ojo. La córnea es la parte transparente del ojo que recubre el iris (la parte coloreada del ojo) y la pupila. Actúa como primera lente y como protección del cristalino -la lente natural con que enfocamos las imágenes-.
Estas úlceras suelen estar causadas por una infección, ya sean por virus, bacterias, hongos y, más raramente, parásitos, y son más frecuentes cuando se llevan lentes de contacto, aunque también pueden provocar una úlcera corneal los traumatismos, el ojo seco u otros trastornos oculares a las que se puede superponer una infección.
La úlcera corneal debe tratarse lo antes posible para evitar que se complique y dé lugar a cicatrices o a lesiones más graves. No olvidemos que hablamos de la parte transparente que permite que la luz llegue a nuestra retina. Generalmente, estas úlceras provocan dolor más o menos intenso, sensación de cuerpo extraño, enrojecimiento, lagrimeo o secreción de pus y sensibilidad a la luz. En algunos casos, pueden inflamarse los párpados y puede haber dificultad para abrir el ojo. Es importante acudir al oftalmólogo si aparece alguno de estos síntomas, ya que es clave el tratamiento temprano. Este tratamiento consistirá en colirios antibióticos, antivirales o antifúngicos, en función del agente infeccioso que la haya causado. De lo contrario, la úlcera puede agravarse y dañar la vista de manera permanente.
¿Qué causa la úlcera corneal?
La causa más frecuente de una úlcera en la córnea es una infección en el ojo, que puede estar provocada por una bacteria, un virus, un hongo o, excepcionalmente, un parásito.
La infección bacteriana es más habitual entre las personas que usan lentes de contacto, sobre todo, cuando son de uso prolongado y no se sigue una higiene adecuada, cuando se llevan más horas de las recomendadas, se duerme con ellas o en general, su cuidado e higiene es deficiente.
Por su parte, las infecciones víricas suelen estar provocadas por el virus del herpes simple, que puede generar, al igual que ocurre en el labio, lesiones recurrentes en la córnea. Aunque estas pueden aparecer de manera espontánea, pueden influir en su aparición factores como el estrés, la exposición a la luz del sol o un sistema inmune debilitado. Otros virus que pueden provocar úlceras corneales son el virus de la varicela y el herpes zóster.
Las úlceras por infección por hongos son más infrecuentes y pueden estar causadas por materia vegetal que impacte o entre en contacto con el ojo y por un uso inadecuado de lentes de contactos o empleo de esteroides en el ojo.
Las infecciones por parásitos son más raras en nuestro medio. Generalmente, las produce un tipo de ameba (parásito) que se puede contraer al bañarse en aguas contaminadas, especialmente si se emplean lentillas.
Otras posibles causas de úlceras en la córnea son abrasiones, rasguños o quemaduras causadas por traumatismos oculares que pueden tener lugar de muy distintas maneras: un corte con un papel o una rama de árbol, al maquillarse, o quemaduras con productos químicos en el trabajo o en casa.
Igualmente, pueden provocar úlceras corneales el síndrome de ojo seco, la presencia de un cuerpo extraño en el ojo o trastornos de los párpados como su inflamación -blefaritis-, u otras alteraciones, que impiden que los párpados funcionen correctamente, lo que puede hacer que la córnea se seque. Otras posibles causas son el crecimiento de las pestañas hacia dentro (triquiasis) y enfermedades alérgicas graves que afecten al ojo. El mayor problema surge cuando las úlceras causadas por alguno de estos motivos se infectan, ya sea por bacterias, virus, hongos o parásitos.
¿Qué síntomas produce la úlcera corneal?
En muchas ocasiones, las úlceras no son perceptibles a simple vista y será el oftalmólogo quien las pueda observar con el uso de una lámpara denominada de hendidura y colirios que tiñen estas úlceras. En algunos casos, la úlcera puede manifestarse como un punto de color blanco en la córnea. Otros síntomas comunes de una úlcera en la córnea son:

- Enrojecimiento del ojo.
- Dolor ocular, moderado o grave e inflamación.
- Sensación de cuerpo extraño en el ojo.
- Lagrimeo.
- Picor y aparición de pus u otro tipo de secreciones.
- Visión borrosa.
- Hipersensibilidad a la luz brillante.
- Inflamación de los párpados.
Cuanto más profunda y extensa es la úlcera en el ojo, más graves son los síntomas. En algunos casos, la lesión puede desarrollarse sobre toda la córnea y penetrar en profundidad en el ojo. Si esto sucede, puede acumularse pus tras la córnea, que, a veces, forma una capa blanca en su parte inferior, siendo un signo visible.
¿Cuánto dura y cómo se trata la úlcera corneal?
Es importante diagnosticar la úlcera lo antes posible para que el tratamiento se inicie de la manera más precoz posible y así prevenir posibles cicatrizaciones de la córnea, que podrían empeorar la visión de manera permanente. Por tanto, ante cualquiera de esos síntomas es importante acudir al médico lo antes posible.
Si la causa de la herida es una infección, la base del tratamiento es la administración inmediata de colirios antibióticos, antivíricos o antifúngicos, que deben aplicarse de acuerdo a la prescripción que nos den aunque los síntomas hayan mejorado.
Si hubiera dolor, nuestro oftalmólogo puede indicar analgésicos orales y, cuando ya no exista infección, puede prescribir colirios a largo plazo. Nunca debemos automedicarnos ni cambiar el tratamiento que nos indique el oftalmólogo.
Es habitual que nuestro oftalmólogo indique la conveniencia de evitar usar las lentes de contacto y maquillarse los ojos hasta que sane la úlcera.
Los casos más graves pueden requerir una cirugía o, si tras la curación queda una cicatriz, un trasplante de córnea.
Consejos para prevenir las úlceras en la córnea
El uso de lentes de contacto, empleadas de la forma adecuada, es muy seguro. Por eso, muchas de las causas de las úlceras corneales pueden prevenirse si se toman determinadas precauciones:
- 1. Extrema la higiene de tus lentes de contacto.
Lávate y sécate bien las manos antes de manipularlas. Después, límpialas con productos estériles específicos para tu tipo de lentillas, siguiendo siempre las instrucciones de tu oftalmólogo u optometrista. Revisa la caducidad de los productos de limpieza que emplees. - 2. No duermas por la noche con las lentillas puestas.
Si es posible, evita nadar con ellas también. - 3. Reemplaza las lentes de contacto siguiendo las recomendaciones.
Es decir, no prolongues su periodo de uso más allá de lo indicado ni las reutilices. Sustituye también el estuche cada tres o seis meses y verifica siempre la fecha de caducidad y el estado del estuche. - 4. En caso de herpes labial, evita tocarte los ojos y su contorno.
Para evitar propagar la infección. Si necesitas hacerlo, lávate las manos minuciosamente antes y después. - 5. Usa gafas de protección ocular cuando sea necesario.
Por ejemplo, en algunos puestos laborales y durante la práctica de actividades deportivas o juegos en que pueda existir riesgo de lesión en los ojos. - 6. Revisa regularmente tu vista.
Hazlo especialmente si empleas lentes de contacto. Consulta con tu oftalmólogo y optometrista si tienes alguna duda o síntoma, ya que muchas de las patologías del ojo son evitables con revisiones periódicas y el tratamiento temprano es la mejor forma de evitar complicaciones en nuestra visión.
Fuentes
- American Academy of Ophthalmology. ¿Qué es una úlcera de la córnea (queratitis)? Escrito por David Turbert. Revisado por William Barry Lee MD. Nov. 20, 2019.
- Hospital General Universitario Gregorio Marañón. Úlceras corneales.
- Mayo Clinic. Queratitis. Escrito por el personal de Mayo Clinic.
- Colegio Oficial de Farmacéuticos de Madrid (COFM). Blog. ¿Qué es la queratitis ocular? María Isabel Rodríguez Tejonero. Farmacéutica del Servicio de Información Técnica del COFM. 7 de octubre 2019.
- Clínica Baviera. Queratitis ocular o úlcera corneal en el ojo. Escrito y revisado por los médicos de Clínica Baviera.
- MedlinePlus enciclopedia médica. Institutos Nacionales de la Salud / Biblioteca Nacional de Medicina de los EE. UU. Úlceras e infecciones corneales. Última revisión 8/18/2018. Versión en inglés revisada por: Franklin W. Lusby, MD, ophthalmologist, Lusby Vision Institute, La Jolla, CA. Also reviewed by David Zieve, MD, MHA, Medical Director, Brenda Conaway, Editorial Director, and the A.D.A.M. Editorial team.
*Esta información en ningún momento sustituye la consulta o diagnóstico de un profesional médico o farmacéutico.